L’espérance de vie en bonne santé en France
Estimation de temps de lecture : 5 minutes Vivre longtemps, c’est bien, vivre longtemps ET en forme c’est mieux […]
Lire la suite


Contact
DU LUNDI AU VENDREDI - 8h30 à 18h


Contact
DU LUNDI AU VENDREDI - 8h30 à 18h

Estimation du temps de lecture : 8 min
Depuis 2010, la Caisse nationale de solidarité pour l’autonomie (CNSA) publie chaque année les Chiffres clés de l’aide à l’autonomie, offrant un aperçu des financements et des dispositifs dédiés aux personnes âgées et en situation de handicap. Créée en 2021, branche Autonomie de la Sécurité sociale, a publié en février 2025 son premier rapport annuel. Ce document apporte un éclairage inédit sur les tendances observées et les défis à relever pour adapter l’offre médico-sociale aux besoins croissants de la population.
À travers cette double analyse, il s’agit de mieux comprendre l’évolution des financements, l’impact des politiques publiques et les enjeux du vieillissement et du handicap en France.
Publié le 05 février 2025 par la Caisse nationale de solidarité pour l’autonomie (CNSA), le premier rapport de la branche Autonomie de la sécurité sociale dresse un état des lieux inédit des besoins et des ressources mobilisées en faveur des personnes âgées et en situation de handicap. Il met en évidence des enjeux cruciaux, notamment le développement du maintien à domicile, l’adaptation de l’offre médico-sociale et l’attractivité des métiers de l’autonomie.
Depuis son intégration au sein de la Sécurité sociale en 2021 en tant que gestionnaire de la « branche Autonomie », la CNSA a affirmé son rôle de pilotage et de coordination des politiques publiques en faveur des personnes en perte d’autonomie. Son action s’inscrit dans le cadre du Code de la Sécurité sociale, qui encadre le financement et la gestion des dispositifs d’accompagnement. Cette structuration a pour but une meilleure articulation entre les financements de l’État, de l’Assurance maladie et des collectivités locales, et in fine garantir une allocation plus efficace des ressources.
Le vieillissement de la population s’accélère : d’ici 2050, les plus de 75 ans représenteront plus de 15 % de la population française. En parallèle, l’espérance de vie des personnes en situation de handicap progresse, accentuant la nécessité d’adapter l’offre d’accompagnement. Pour répondre à ces mutations, les financements publics dédiés au soutien à l’autonomie ont connu une progression significative, atteignant 90 milliards d’euros en 2023, soit une hausse de 29 % depuis 2013.
La recherche et l’innovation occupent une place croissante dans la politique d’accompagnement des personnes âgées et des personnes en situation de handicap. La CNSA soutient le développement d’actions innovantes, notamment à travers des appels à projets visant à améliorer la qualité de vie et à favoriser l’adaptation de la société aux enjeux du vieillissement. Des expérimentations sont menées sur des dispositifs technologiques, comme les capteurs intelligents pour prévenir les chutes ou les outils numériques facilitant l’accès aux soins et aux services à domicile.
Le rapport souligne une orientation claire en faveur du maintien à domicile et de l’habitat inclusif. Trois axes structurants sont identifiés :
• La création de nouveaux services d’accompagnement à domicile ;
• L’instauration d’un tarif horaire plancher pour les services d’aide ;
• Le développement d’une dotation qualité pour soutenir la professionnalisation et l’attractivité du secteur.
Malgré ces avancées, la continuité des soins, notamment de nuit, reste un enjeu majeur : en 2023, seuls 33 % des Ehpad disposent d’un infirmier de nuit.
Face à l’augmentation des cas de dépendance, le rôle des aidants familiaux devient central. La CNSA déploie plusieurs mesures pour les soutenir, notamment des aides financières, des solutions de répit et des formations adaptées. L’enjeu est de reconnaître leur contribution essentielle tout en leur permettant de concilier leur engagement avec leur vie personnelle et professionnelle. Une réflexion est également menée pour renforcer les droits sociaux des aidants dans le cadre du Code de la Sécurité sociale.
Le secteur médico-social accueille aujourd’hui environ 900 000 personnes âgées, dont les deux tiers en Ehpad. Les établissements pour personnes en situation de handicap comptabilisent, quant à eux, 535 000 places, avec une hausse de 3,3 % depuis 2019.
La tension sur les ressources humaines est préoccupante :
Pour pallier ces difficultés, la branche Autonomie a consacré 1,07 milliard d’euros en 2023 à la revalorisation des salaires. Une dynamique qui devra se poursuivre pour renforcer l’attractivité de ces métiers essentiels.
La question du financement des aides aux personnes en perte d’autonomie reste un sujet central. L’allocation aux adultes handicapés (AAH) a récemment été réformée afin d’améliorer l’indépendance financière des bénéficiaires, notamment en supprimant la prise en compte des revenus du conjoint dans son calcul. Par ailleurs, des discussions sont en cours sur l’adaptation des autres prestations existantes pour mieux répondre aux besoins croissants liés au vieillissement et à la perte d’autonomie.
Le rapport rappelle que la perte d’autonomie n’est pas une fatalité. Un travail de prévention accru est indispensable, avec le déploiement d’un programme national de dépistage précoce prévu par la loi « Bien vieillir » d’avril 2024. Objectif : identifier et accompagner les fragilités avant qu’elles ne se transforment en perte d’autonomie.
Les politiques publiques liées à l’autonomie sont régulièrement ajustées pour répondre aux mutations démographiques et aux attentes des citoyens. La loi relative à l’adaptation de la société au vieillissement a introduit de nouveaux dispositifs pour améliorer l’accès aux soins et favoriser l’habitat inclusif. D’autres réformes sont attendues, notamment sur le financement du secteur et l’évolution des droits des bénéficiaires, afin de mieux structurer la présentation et missions de la CNSA et des acteurs de l’autonomie.
La CNSA branche Autonomie joue un rôle stratégique dans la mise en œuvre et le suivi des politiques dédiées à l’autonomie. Outre son rôle de financeur, elle assure la coordination entre les différents acteurs du secteur, qu’il s’agisse des collectivités territoriales, des établissements médico-sociaux ou des professionnels de santé. Son action vise à garantir une prise en charge harmonisée sur l’ensemble du territoire, en assurant un équilibre entre les besoins des populations et les capacités des structures d’accueil et de soins.
Avec cette première édition, la CNSA ambitionne de structurer un outil d’aide à la décision pour les acteurs du secteur et d’améliorer la lisibilité des politiques publiques en matière d’autonomie. Ce rapport met en évidence la nécessité d’une transformation durable de l’offre et d’un renforcement des soutiens aux professionnels et aux proches aidants.
Alors que la demande de prise en charge ne cessera de croître dans les années à venir, la capacité d’adaptation du secteur sera déterminante pour garantir à chacun un accompagnement à la hauteur de ses besoins.
La 15ème édition des Chiffres clés de l’aide à l’autonomie publiée le 27 juin 2024 présente des données essentielles pour le secteur médico-social en 2024.
Les dépenses pour les personnes âgées et handicapées ont respectivement augmenté de 53% et 30% depuis 2019. Cette hausse permet-elle de répondre aux enjeux du bien vieillir et de l’inclusion sociétale des personnes handicapées ?
La France connaît un vieillissement de sa population, avec une proportion croissante de personnes âgées nécessitant des soins et des aides pour maintenir leur autonomie. Cela entraîne une augmentation de la demande pour les services et les prestations d’aide à l’autonomie.
Pour en savoir plus : lire notre article sur « L’espérance de vie en bonne santé en France ».
Les politiques publiques ont renforcé et étendu les prestations d’aide, telles que l’Allocation Personnalisée d’Autonomie (APA) et la Prestation de Compensation du Handicap (PCH). Ces mesures visent à mieux répondre aux besoins des bénéficiaires, augmentant ainsi les dépenses globales.
Les revalorisations salariales dans le secteur médico-social, notamment dans le cadre du Ségur de la santé, ont également contribué à l’augmentation des dépenses.
Le Ségur de la santé a également injecté des fonds supplémentaires pour la transformation numérique et immobilière du secteur médico-social, visant à moderniser les infrastructures et améliorer la qualité des services.
Des investissements significatifs ont été réalisés pour moderniser les établissements et services médico-sociaux, ainsi que pour développer des solutions numériques pour l’accompagnement des personnes âgées et handicapées.
Pour répondre à la préférence croissante des personnes âgées et handicapées de rester à domicile, les services d’aide à domicile ont été développés et renforcés. Cela inclut des aides financières et des services supplémentaires pour soutenir les aidants familiaux.
L’amélioration des normes de qualité des services et la professionnalisation des intervenants ont conduit à des dépenses accrues pour la formation et le recrutement de personnel qualifié.
L’évolution des pathologies et la complexification des soins nécessaires pour les personnes âgées et handicapées ont conduit à une augmentation des coûts des soins et des services spécialisés.
Les initiatives visant à prévenir la perte d’autonomie, telles que les programmes de prévention et de promotion de la santé, ont également nécessité des investissements supplémentaires.
La population française vieillissante, avec une espérance de vie élevée, nécessite des interventions accrues pour maintenir l’autonomie. En 2022, 7,2 % de la population de plus de 60 ans bénéficiaient de l’APA.
Environ 9,3 millions de personnes apportent une aide régulière à un proche en situation de handicap ou de perte d’autonomie, avec 1 362 300 professionnels travaillant dans ce secteur, dont 87 % sont des femmes.
Concernant l’emploi, le taux d’emploi des personnes en situation de handicap est de 38 % contre 68 % pour la population générale, avec un taux de chômage de 12 % comparé à 7 % pour le reste de la population. Promouvoir l’égalité des chances et lutter contre la discrimination dans l’accès à l’emploi et les carrières des personnes handicapées restent un défi à relever.
Par ailleurs, 501 700 enfants handicapés étaient scolarisés en France à la rentrée 2022, dont 87 % en milieu ordinaire.
Les budgets annuels de la CNSA pour les années 2021 à 2024 sont les suivants :
Pour 2024, le budget prévisionnel est de 41,8 milliards d’euros. Le financement de la CNSA est structuré de manière complexe et diversifiée. Les principales recettes sont la CSG (36,6 milliards d’euros), la CASA (0,9 milliard), et la dotation de l’État pour le Ségur (0,4 milliard).
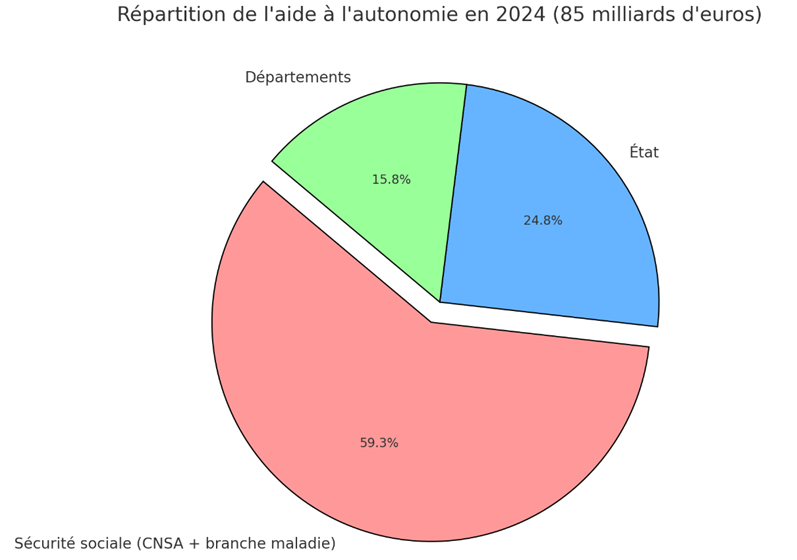
En tout, en 2024, 85 milliards d’euros sont alloués à l’aide à l’autonomie, avec 61 % de cette charge supportée par la Sécurité sociale, incluant la CNSA (34,3 milliards d’euros) et la branche maladie (12,5 milliards d’euros). L’État contribue à hauteur de 23 % (19,6 milliards d’euros) et les départements à 15 % (12,5 milliards d’euros).
Les prestations de l’aide à l’autonomie, telles que l’APA et la PCH, sont essentielles pour soutenir les personnes âgées et handicapées. En décembre 2022, environ 1,3 million de personnes recevaient l’APA, répartis entre aides à domicile et en établissement. Les montants de l’APA sont ajustés selon le GIR (Groupe Iso-Ressources) et les revenus des bénéficiaires.
Les Maisons départementales des personnes handicapées (MDPH) ont attribué 3 640 600 droits en 2022, avec un délai moyen de traitement des demandes de 4,4 mois.
En 2024, la CNSA alloue 5,6 milliards d’euros aux départements pour l’aide à domicile, incluant des fonds spécifiques pour le soutien et le lien social des personnes âgées.
| Les droits et prestations attribués par les Maisons départementales des personnes handicapées (MDPH) :
Ils sont conçus pour soutenir l’autonomie des personnes handicapées et leur permettre de participer pleinement à la vie sociale et professionnelle. Prestations attribuées par les MDPH : · Allocation aux adultes handicapés (AAH) : Une aide financière pour les personnes handicapées ayant de faibles ressources (3 640 600 bénéficiaires). · Prestation de compensation du handicap (PCH) : Une aide personnalisée permettant de financer des dépenses liées au handicap (182 030 bénéficiaires). · Carte mobilité inclusion (CMI) : Elle comporte plusieurs mentions : priorité ou invalidité (800 932) et stationnement (473 278) · Reconnaissance de la qualité de travailleur handicapé (RQTH) : Permet d’accéder à des dispositifs d’insertion professionnelle et des aides à l’emploi (873 744). · Allocation d’éducation de l’enfant handicapé (AEEH) : Une aide pour les parents d’enfants handicapés (1 164 992). Missions des MDPH : · Orientation vers des établissements et services médico-sociaux (ESMS) : Pour enfants (582 496) et adultes handicapés, tels que les instituts médico-éducatifs (IME) et les foyers d’accueil médicalisés (FAM). · Orientation professionnelle : Formations professionnelles et accompagnement vers l’emploi. · Aide humaine et technique pour la scolarisation : Accompagnement des enfants handicapés en milieu scolaire ordinaire (800 932). · Aides techniques et aménagements spécifiques : Pour améliorer l’autonomie des personnes handicapées à domicile et dans leurs déplacements. |
En 2023, 68,3 % des places installées pour les personnes âgées (615 315) étaient dédiées aux Ehpad (419 274), avec une augmentation de 4,4 % des prix de l’hébergement. Pour les personnes handicapées, 42 000 places sont destinées aux adultes et 24 000 places aux enfants.
| Quels sont les bénéficiaires de l’APA en 2022 en fonction du degré de perte d’autonomie et du type d’hébergement ?
En 2022, la répartition des bénéficiaires de l’APA en fonction des groupes iso-ressources (GIR) et du type d’hébergement est la suivante : GIR 1 : Personnes confinées au lit ou en fauteuil, ayant besoin d’une présence indispensable et continue d’intervenants. En 2022, à domicile : 15 880 / en établissement : 70 525 bénéficiaires. GIR 2 : Personnes confinées au lit ou en fauteuil, mais dont les fonctions mentales ne sont pas totalement altérées, ou personnes ayant des fonctions mentales altérées mais qui ont conservé leurs capacités de déplacement. A domicile : 142 920 / en établissement : 238 700 bénéficiaires. GIR 3 : Personnes ayant conservé leur autonomie mentale, partiellement leur autonomie locomotrice, mais nécessitant quotidiennement et plusieurs fois par jour des aides pour l’autonomie corporelle. A domicile : 174 680 / en établissement : 103 075 bénéficiaires. GIR 4 : Personnes n’assumant pas seules leurs transferts mais pouvant se déplacer à l’intérieur de leur logement, ou personnes n’ayant pas de problèmes locomoteurs mais devant être aidées pour les activités corporelles et les repas. A domicile : 460 720 / en établissement : 130 200 bénéficiaires. Pour en savoir plus : Consultez notre article sur Comment se définit la dépendance ou la perte d’autonomie en lien avec les actes de la vie quotidienne ? |
Le programme ESMS numérique, avec un financement de 275 millions d’euros depuis 2021, vise à moderniser les services et à faciliter la prévention de la perte d’autonomie. Le Ségur de la santé, lancé en 2021, a doté la CNSA de 2,1 milliards d’euros pour la transformation numérique et immobilière du secteur médico-social jusqu’à 2025. Ce programme inclut des investissements dans les habitats inclusifs, la réhabilitation des résidences autonomie, et la transformation des EHPAD.
L’espérance de vie en bonne santé en France
Estimation de temps de lecture : 5 minutes Vivre longtemps, c’est bien, vivre longtemps ET en forme c’est mieux […]
Lire la suite
La montée en flèche des maisons de santé pluriprofessionnelles
Estimation du temps de lecture : 11 minutes Passant du nombre de 20 en 2008 à 2 251 en […]
Lire la suite
Qu’est-ce que la perte d’autonomie et la dépendance ?
Estimation de temps de lecture : 9 minutes Comment se définit la dépendance ou la perte d’autonomie en lien […]
Lire la suite